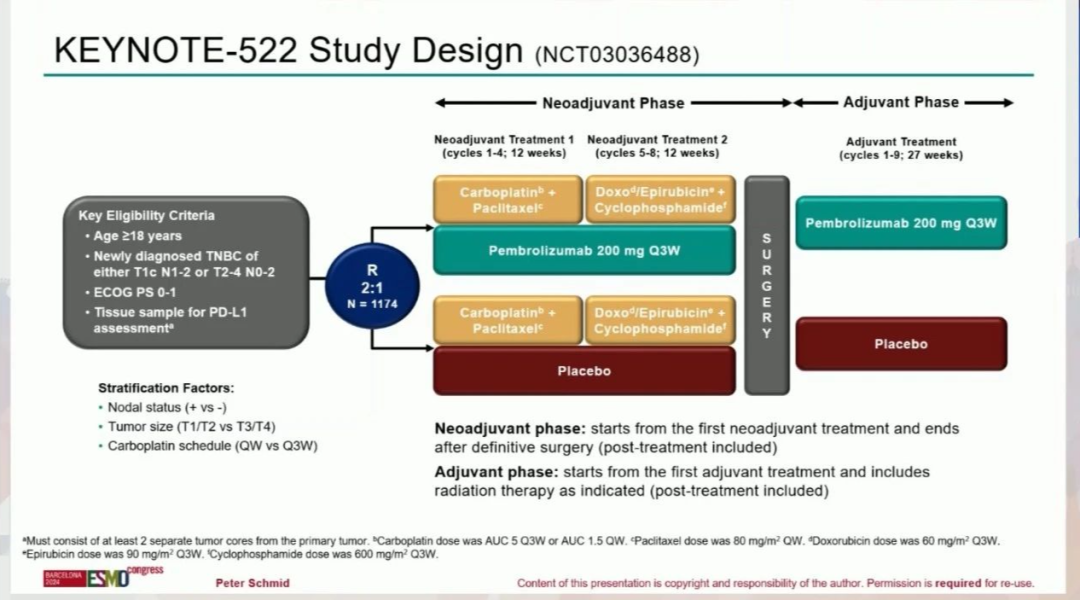
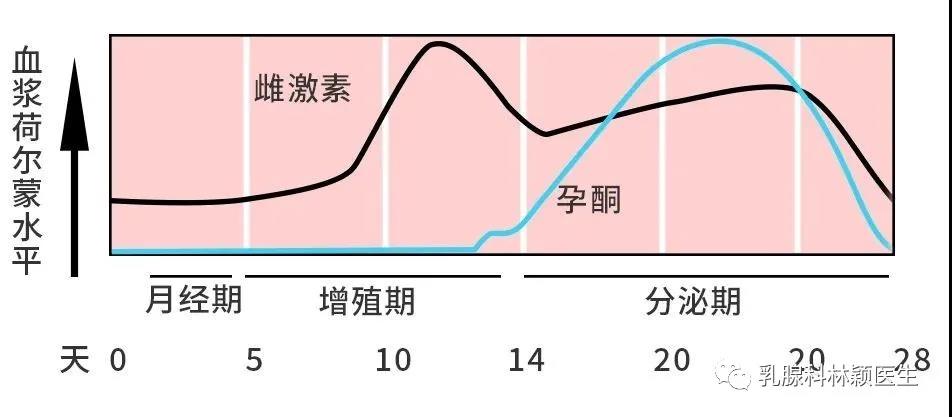
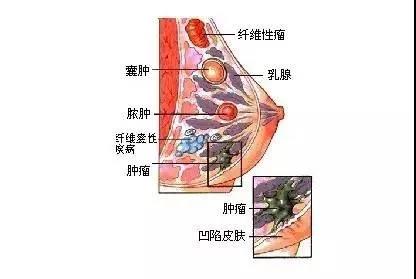
乳腺癌被称为“粉红杀手”,一直是全球女性健康的头号公敌。世界卫生组织国际癌症研究机构(IARC)发布的2020年全球最新癌症负担数据显示,乳腺癌首次超过肺癌,成为全球新发病例数首位的恶性肿瘤。2013年,好莱坞知名女演员Angelina Jolie因家族遗传性乳腺癌-卵巢癌综合征选择预防性切除乳腺的“壮举”,使得遗传性乳腺癌进入大众视野热议不断。
中山大学附属第一医院乳腺病诊治中心是国内较早设立的专业科室,广东省重点学科,在乳腺癌包括遗传性乳腺癌诊治方面经验丰富。新近该中心匡夏颖和于亮两位副教授从美国哈佛大学丹娜法伯/布列根妇女医院联合肿瘤中心交流归来,中美医生在乳腺癌防治方面有何异同之处?西方的月亮是否比东方圆?《中国医学论坛报》特邀该中心林颖教授与匡夏颖副教授、于亮副教授进行三人圆桌访谈,全面披露乳腺癌防治新主张。
匡夏颖医生和于亮医生刚刚结束在美国哈佛大学Dana-Farber/布列根妇女医院为期一月的观摩学习,请两位分享一下赴美交流的感受,中美在乳腺癌诊疗和医学教育方面有哪些异同?
匡夏颖副教授:
这次赴美交流,近距离观摩了美国真实的医疗环境。印象比较深刻的首先是医疗文化的差别。美国的分级诊疗和预约制度做得非常好,就医环境安静有序,医患关系和谐。但随之而来的是费用相对较昂贵,整体就诊时间长。一例患者从初诊怀疑乳腺癌到确诊开始治疗约需要3~4个月,这在中国难以想象。我的观点是,我们要努力学习美国的预约制度和分级诊疗,与此同时尽量保留现有的费用相对低廉、诊治效率高等优势。
第二个印象深刻的就是遗传性乳腺癌,这也是我的主要研究方向。丹娜法伯中心有专设的遗传性肿瘤诊治中心,医生有兼职和专职两类。这里的医患对遗传性肿瘤诊治和基因检测的接受度都很高:其一是医生对于有必要的患者普遍推荐;其二是经评估确有必要进行基因检测的,费用由保险支付;其三是基于社会的科普宣教,民众对遗传咨询和基因检测普遍接受度很高。这也是我们未来需要努力的方向。
匡医生的表述使我联想起去美国M. D. 安德森癌症中心访学的经历,该中心的LOGO在休斯敦机场随处可见。美国的医学科普普及使得医患交流更顺畅。另外,美国的肿瘤医生一般半天仅接诊5~10例患者,而我国因分级诊疗不足,门诊患者未经筛选,医生门诊负担过重,导致每例患者的诊治时间非常有限。我们科室现在已经通过设立团队门诊等多种方式筛选患者,希望能对这一窘境有所改变;此外也设立了专门的遗传门诊,希望对遗传学肿瘤患者提供更好的服务。
于亮副教授:
我体会比较深的也是两点,第一是医生日常临床出诊时,多学科在同一个办公室,这样在遇到需要多专科诊治的患者时,沟通就很顺畅,避免了患者在多个诊疗单元来回奔波。这与国内一直致力推行的MDT诊疗模式相一致。第二是设立高危门诊单元,致力于乳腺癌预防和早期筛查,把与乳腺癌对抗的端口前移到预防单元。
积极预防,精准筛查,无惧粉红杀手
目前有些肿瘤实现了一级预防,如宫颈癌可以通过注射疫苗,胃癌可以通过根除幽门螺杆菌。乳腺癌目前还做不到一级预防,更多的是在进行二级预防。请问目前乳腺癌预防有哪些措施?
于亮副教授:
乳腺癌风险增加的因素包括,女性初潮年龄较早,绝经年龄较晚,生育第一胎的年龄较晚,过度肥胖、久坐不动、酗酒等不健康的生活方式,以及女性有肿瘤家族史、乳腺不典型增生病史等。首先,对于其中可干预的因素进行积极干预有助于预防乳腺癌的发生,如早生育、控制体重。第二,对于有家族史、通过乳腺癌风险模型计算高风险的人群,如Gail模型计算5年乳腺癌发病风险≥1.7%,指南推荐给予更进一步的方式预防。可以选择化学预防药物,如Tamoxifen/ target=_blank class=infotextkey>他莫昔芬、芳香化酶抑制剂。第三,对于明确携带乳腺癌致病基因如BRCA1/2的女性,也可以预防性地切除乳房。
随着医学的发展,目前早期乳腺癌预后非常好,所以医生更重视乳腺癌筛查。请问当前乳腺癌筛查如何进行,美国有什么可以借鉴的地方?
于亮副教授:
关于乳腺癌筛查,针对个体发生乳腺癌风险的不同,筛查强度也有所不同。对于没有高危风险的普通人群,指南建议从25岁开始筛查,25~40岁女性每1~3年进行乳腺门诊筛查,40岁以上人群除每年乳腺门诊筛查外,还应每1~2年钼靶或B超筛查。鉴于东西方女性的乳腺腺体密度存在差异,导致乳腺癌筛查手段的不同。西方人群因乳腺密度较低,多用钼靶进行筛查,而东方女性大多属于致密型乳腺,钼靶筛查的敏感性低于西方,因此我国的筛查建议加上了每年一次B超筛查。
对于特别高危的人群,我们还建议加上每年一次磁共振筛查。所谓特别高危的人群,指已确认的乳腺癌致病性基因突变的携带者,以及运用已知风险模型计算终身乳腺癌发病风险>20%的人群。
请介绍一下美国哈佛大学Dana-Farber/布列根妇女医院乳腺癌高危门诊的情况?
匡夏颖副教授:
到Dana-Farber/布列根妇女医院就诊的乳腺疾病患者初诊便通过影像和病理检查,粗分为良性和恶性两类,其中良性人群被转介到高危门诊,只有确诊恶性肿瘤后,才去肿瘤医生门诊就医。
高危门诊对诊断良性的患者再根据肿瘤发生风险分类,对于高危险度患者,建议其定期随访检查,高危门诊医生会跟进患者;对于较低危险度的患者,建议回到家庭医生或社区医生处进行后续跟踪;对于有遗传风险的患者,推荐到遗传门诊。也就是说,肿瘤门诊、高危门诊和遗传门诊三者相互渗透、相互辅助,从而大大节约了肿瘤医生的时间和精力。
高危门诊的出诊医生大多数是医生助理,但是他们有处方权,相当于我们的低年资医生、住院医生。他不能够对恶性肿瘤患者进行治疗,但可以给良性患者筛查预防建议。也有一些兼职肿瘤医生每周出诊1~2次,主要处理一些较复杂的问题。
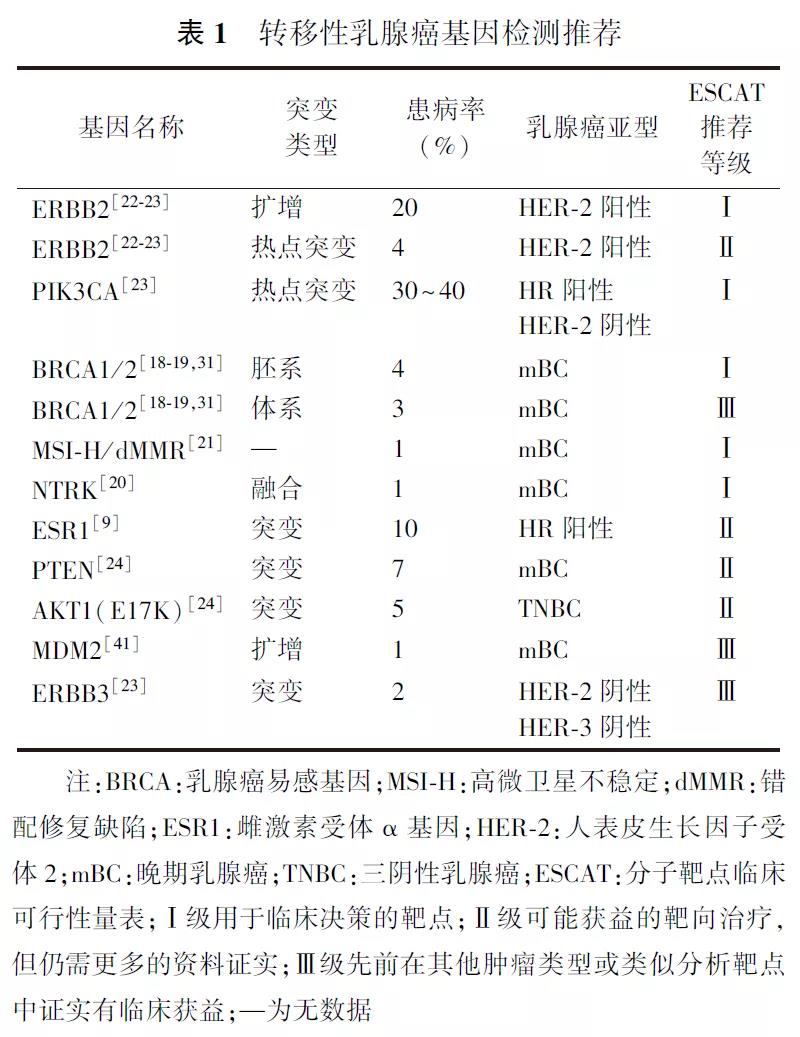
遗传性乳腺癌两个关键词:BRAC1/2和PARP抑制剂
请介绍一下您关于遗传性乳腺癌咨询和筛查工作的开展情况?
匡夏颖副教授:
我科从2016年开始常规开展遗传性乳腺癌咨询,最初是线上咨询结合线下病房工作,目前咨询工作集中在线下的乳腺癌遗传咨询门诊进行。
根据国际指南和权威研究的结论,所有的乳腺癌患者都应接受致病性基因检测。这主要出于两方面的考量,一是基于患者的肿瘤遗传风险,二是目前对于携带致病突变尤其是BRAC1/2突变者的治疗选择越来越多,治疗范围越来越广,治疗意义也越来越大。
遗传性乳腺癌的高发人群主要包括:①有肿瘤家族史;②任意年龄的三阴性乳腺癌患者;③年轻乳腺癌患者,过去定义为≤45岁,近年美国国立综合癌症网络(NCCN)指南扩展为≤50岁;④包括双侧乳腺原发肿瘤在内的多原发癌;⑤男性乳腺癌以及男性有乳腺癌家族史的人群。
关于基因检测内容,目前多建议接受包含BRAC1/2在内的多个肿瘤遗传易感基因,以同源重组修复(HRR)通路基因为主要选择。在美国,对于大部分患者一般首先建议进行肿瘤易感基因的筛查,这套基因约有70~80个,若患者不接受,则退而推荐六基因或九基因的乳腺癌遗传重点基因筛查。国内由于基因检测费用是自费,因此多数首先推荐有必要的患者进行遗传多基因检测,至少也要推荐BRAC1/2基因检测。
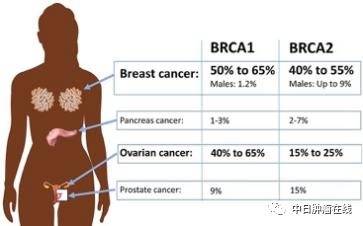
据报道,具有明确遗传基因突变的遗传性乳腺癌占全部乳腺癌患者的5%~10%,但中国乳腺癌患者基数庞大,因此遗传性乳腺癌患者总数不可小觑。接下来请两位医生介绍一下遗传性乳腺癌治疗方面的进展。
匡夏颖副教授:
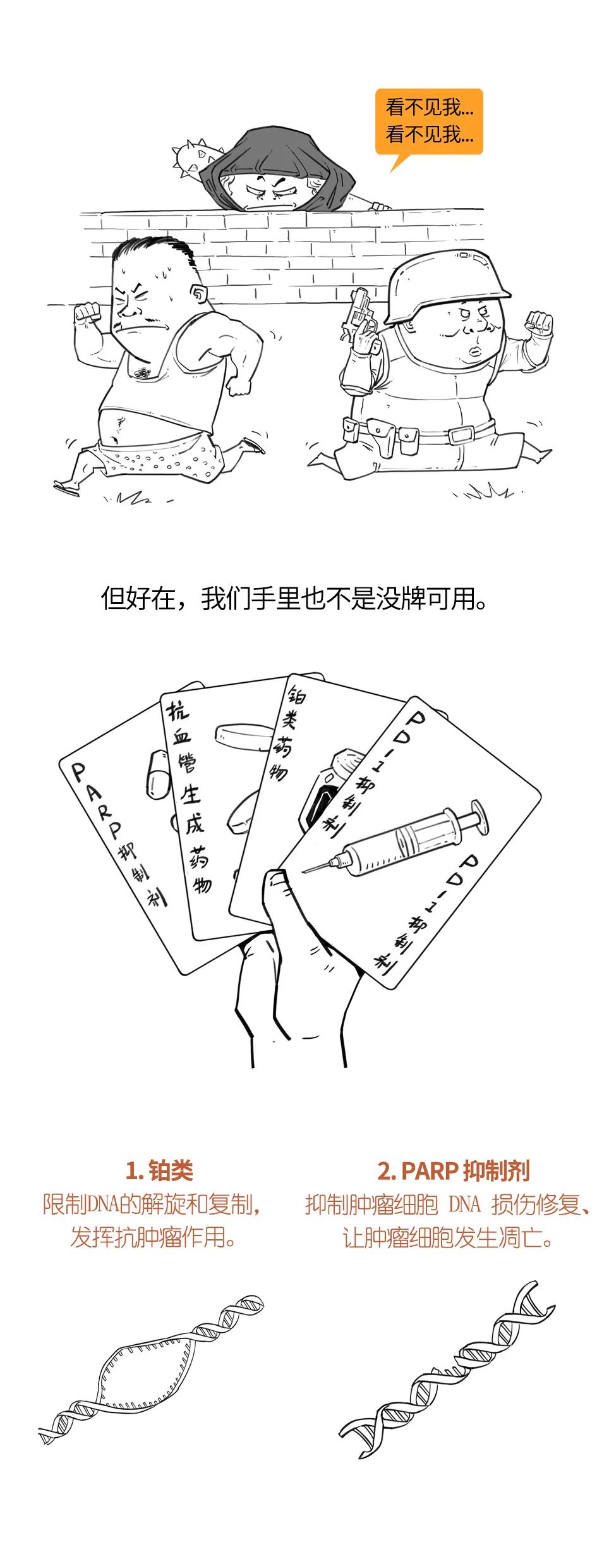
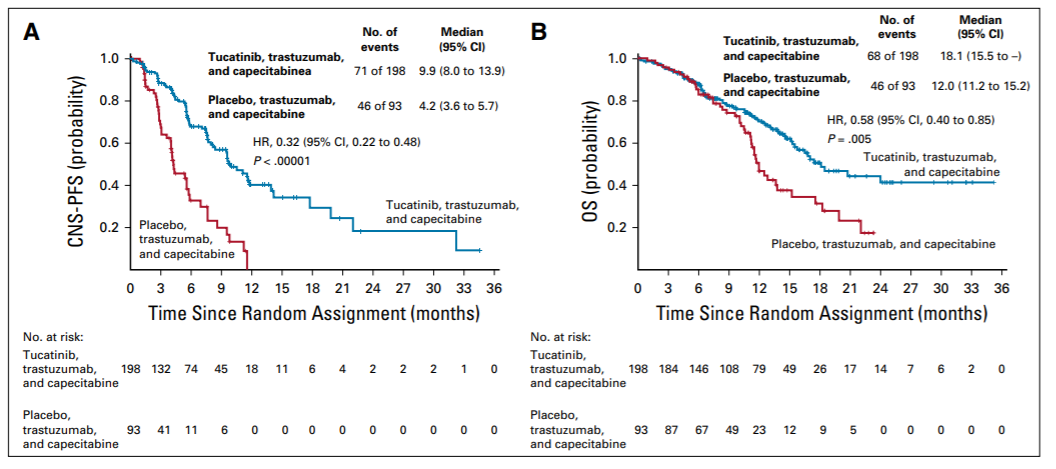
首先要明确,遗传性乳腺癌是指携带明确的遗传易感基因致病性突变的乳腺癌患者,没有肿瘤家族史并不等于没有遗传性乳腺癌风险。关于遗传性乳腺癌的治疗,不得不提到两个明星基因,BRCA1和BRCA2,其在遗传性乳腺癌中阳性率最高,且目前治疗证据最多。针对BRCA1/2突变,从晚期的OlympiAD研究到早期的OlympiA研究,以及一系列其他的临床试验证据,都证明以奥拉帕利为代表的PARP抑制剂对晚期或早期高危BRCA1/2突变阳性HER2阴性乳腺癌患者有明确的治疗意义,目前已经获批临床适应证(国外)。
目前学术界对于遗传性乳腺癌的治疗研究重点,是拓展PARP抑制剂的治疗人群,如探索其在新辅助治疗中的价值,还有像TBCRC 048等研究关注了PARP抑制剂对BRCA1/2之外的其他HRR通路基因突变患者的治疗价值,针对ATM等其他乳腺癌高发突变基因的新药也在研发中。
于亮副教授:
遗传性乳腺癌外科治疗的热点问题,就是携带致病基因突变者是否应接受预防性乳腺切除?目前已经有循证医学证据告诉我们,仅携带致病基因但未罹患乳腺癌者,接受预防性乳腺切除并无生存获益。乳腺癌患者携带有明确的致病基因时,进行对侧乳房的预防性切除是能够有治疗获益的。要特别指出的是,乳腺癌患者携带BRCA1/2基因突变并非保乳手术的禁忌。
我们从两位医生的分享中看到,目前遗传性乳腺癌已经取得了较多进展,手术可以采取相对更激进的预防性切除,对于肿瘤较小的患者,保乳手术也是一种选择,但在具体临床决策过程中,还应结合患者的发病年龄、家族史等风险因素综合考量选择手术术式。内科方面,PARP抑制剂和众多在研新药正在为女性高危人群或患者保驾护航。据悉,Dana-Farber中心正在进行一项临床研究,探索PARP抑制剂对携带致病性突变女性发生乳腺癌的预防作用,现已入组了300多例患者,我们期待这项研究能为患者带来更多获益。
全员关注,关口前移,乳腺癌防控未来可期
最后请两位医生谈谈对乳腺癌,特别是遗传性乳腺癌筛查预防的展望?
匡夏颖副教授:
近年来我们欣喜地发现,从医院层面到社会层面,对遗传性乳腺癌的诊疗、基因检测等的接受度和了解欲望越来越高。这是非常好的趋势,希望未来大家继续共同努力,为遗传性乳腺癌患者的诊治做出更多更好的研究。
于亮副教授:
乳腺科医生过去主要关注乳腺癌患者应如何治疗,通过这次交流学习,我们应该把关注焦点前移,拿出部分精力进行患者教育,对于不同危险因素的人群给予不同的乳腺癌的预防和筛查建议,从整体上降低乳腺癌,特别是中晚期乳腺癌的发生,这是我们乳腺科医生最大的心愿。
林颖教授:通过今天的访谈,我们了解到哈佛大学Dana-Farber/布列根妇女医院以患者为中心的详尽、精准、顺畅的工作流程,看到他们在分级诊疗的大前提下,服务范围覆盖全人群。同时,美国在医务人员分配上也进行了分层,不同级别的医务人员在不同部门为不同的患者服务,另外就是,多学科诊疗贯穿了从门诊到住院的整个诊疗过程。这都是值得我们学习借鉴和今后努力的地方。
关于遗传性乳腺癌,我们目前已经在努力从治疗提前到筛查,当前已有研究探索在胎儿阶段开展筛选预防遗传性乳腺癌。医学的进步使得我们能够拥有更精准的手段为患者服务,乳腺癌的防诊治任重道远,我将和我的同事们一起努力,致力为更多人群服务。
林颖 教授
中山大学附属第一医院外科住培基地主任、乳腺外科主任
医学博士,主任医师,博士生导师
中国医药教育协会乳腺疾病专委会常务委员
中国临床肿瘤协会乳腺癌专委会委员
中国医师协会乳腺外科医师委员会委员
广东省健康管理学会乳腺病专业委员会主任委员
广东省抗癌协会乳腺癌专业委员会副主任委员
于美国Emory大学和美国MD Anderson癌症中心进修
承担多项国家、省市级科研项目,在Cancer Res、Int J Cancer 、Cancer Letters、Clin Chem Lab Med、Proteomics、«中华医学杂志»、«中华外科杂志»、«中华普通外科杂志»等专业期刊发表论文80余篇,参加多部专著编写
于亮 副教授
中山大学附属第一医院乳腺外科副主任医师
医学博士 、硕士研究生导师
广东省医学会乳腺病学分会青年委员会副主任委员
广东省医师协会甲状腺专业分会青年组委员
中国研究型医院学会甲状腺专业委员会临床研究学组委员
中国研究型医院学会甲状旁腺专业委员会青年委员会委员
主持国家自然科学基金青年基金1项
发表科研论文17篇,被SCI收录14篇
匡夏颖 副教授
中山大学附属第一医院副主任医师
博士、硕士生导师
主持国家自然科学基金、广东省自然科学基金等国家级和省部级项目
开设乳腺癌遗传咨询门诊,入选“全国百家遗传咨询门诊”
《中国普通外科杂志》编委
2018年代表医院获国家卫健委改善医疗服务案例中南赛区分主题冠军、总决赛银奖、全国十佳
2019年乳腺肿瘤学科精英辩论赛全国总决赛亚军
2022年第六届CSCO“35 under 35”优秀青年肿瘤医生
2022年广州市科普大赛二等奖,获“广州市优秀科学使者”
2022年广东省科普大赛一等奖